Thèmes : médecine, sciences.
Conférence du mardi 15 Novembre 1983.
Le mardi 15 novembre, Madame RAOUL-DUVAL, psychanalyste dans le service du Professeur FRYDMAN, est venue remplacer, au dernier moment, Madame GUILLET ROSSO, chef de clinique, prévue initialement et malheureusement souffrante le jour de la conférence, ce qui a limité l’intérêt de celle-ci.
Quelques diapositives et un court film n’ont que peu contribué à satisfaire l’assistance.
Depuis que les docteurs Patrick Steptoe et Robert C. Edwards ont fait naître en Grande-Bretagne Louise Brown en Juillet 1978, le premier « bébé-éprouvette » du monde, plusieurs équipes françaises se sont mises à l’œuvre. Celle de René Frydman et Jacques Testart, à l’Hôpital Antoine Béclère de Clamart a réussi la première, dans le service de gynécologie du Professeur Papiernik.
Le terme « bébé-éprouvette » ne doit pas induire en erreur ; en effet, sur les neuf mois de gestation, l’embryon ne passe que deux ou trois jours hors de l’organisme maternel et, par conséquent, le déroulement de la presque totalité de la grossesse a lieu dans l’utérus de la mère.
Cette technique s’adresse principalement à des cas de stérilité tubaire, c’est-à-dire à des femmes dont la stérilité est due à l’obstruction des trompes de l’utérus, cette obstruction s’opposant à ce que l’ovocyte et le spermatozoïde se rencontrent pour la fécondation (fig. 1) puisque le premier ne peut descendre vers l’utérus et le second remonter les trompes.
NB. : rappelons que l’ovocyte et le spermatozoïde sont les deux cellules (femelle et mâle) dont la réunion donnera la première cellule de l’embryon. En réalité la fécondation est celle de l’ovule, dernier terme de l’évolution de l’ovocyte. Le lecteur voudra bien se reporter aux notes et schémas qui figurent en annexe.
Mais à cette obstruction s’ajoutent parfois d’autres facteurs de stérilité qui interdisent la conception en « éprouvette ».
- mauvaise ovulation,
- spermogrammes altérés ou infectés,
- adhérences dues à de nombreuses interventions chirurgicales.
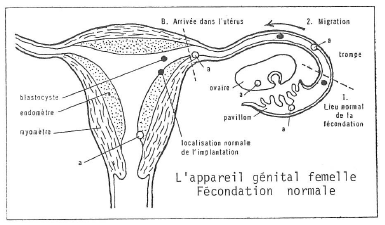
Fig. 1.-Schéma de la migration de l’œuf de l’ovaire à l’utérus.
En a (blanc), les diverses localisations anormales de l’implantation.
En pratique, on procède comme suit :
-
le prélèvement de l’ovule.
Lorsque la patiente est sur le point d’ovuler, on la soumet à une cœlioscopie qui consiste à pratiquer une petite incision sous l’ombilic et à introduire un tube muni d’un appareil optique (périscope à fibres optiques permettant d’illuminer et d’observer les ovaires) qui permettra au chirurgien de voir en détail l’appareil génital, tout particulièrement la surface de l’ovule et de repérer les follicules que renferment des ovules mûrs.
Cette intervention se fait sous anesthésie péridurale (locale).
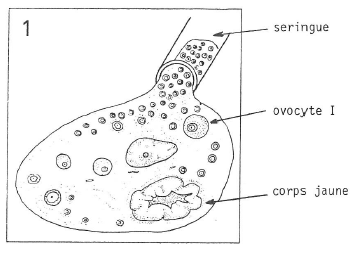
Le follicule est localisé sur l’ovaire et son contenu est aspiré avec une sorte de seringue et placé dans un tube ; ce tube, qui contient l’ovocyte, est alors apporté au laboratoire où le biologiste le place dans un incubateur spécialement aménagé.

Il observe ensuite à la loupe binoculaire l’état de l’ovocyte qui vient d’être prélevé (fig. 2 et 3) ; il mesure un dixième de millimètre et, agrandi 16 fois, il ressemble à un petit nuage (fig. 4).
Fig. 4.
A l’aide d’une pipette, le technicien aspire l’ovocyte qui baigne dans son liquide et le dépose dans une éprouvette (fig. 5 et 6) qui renferme un milieu de culture ainsi que du sérum prélevé sur la femme qui a fourni les ovules.
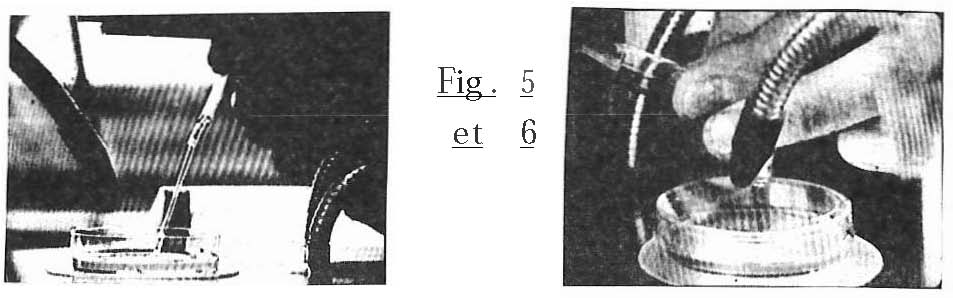
-
Le prélèvement du spermatozoïde.
Environ 2 heures après, le sperme du mari est apporté au laboratoire et est centrifugé pour en augmenter la concentration.
Les spermatozoïdes récupérés par ce moyen sont observés au microscope et comptés. Comme pour l’ovocyte, les spermatozoïdes sont ensuite aspirés avec une pipette et déposés dans l’éprouvette qui contient l’ovocyte. L’éprouvette est refermée et l’ovocyte et les spermatozoïdes rentrent en contact.
-
La fécondation.
Les conditions d’une fécondation sont ainsi réunies et l’éprouvette est déposée dans une boîte noire, afin qu’elle se trouve dans les conditions d’obscurité du ventre maternel.
Il faut un délai de plusieurs heures pour que la pénétration de l’ovocyte par un spermatozoïde soit assurée.
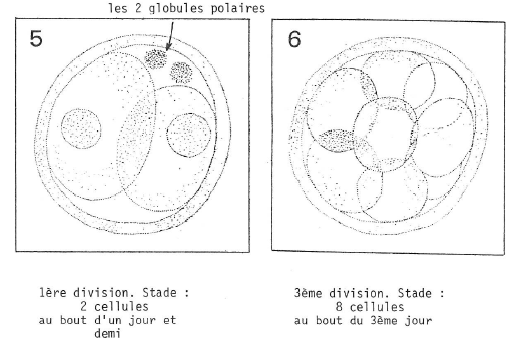
36 à 48 heures plus tard, le biologiste, grâce à la loupe binoculaire, s’assure que la fécondation a eu lieu et que la division cellulaire commence.
Il récupère l’embryon de 4 ou 8 cellules, petite sphère d’un dixième de millimètre qui a l’aspect d’une petite mûre (morula) et le place dans le cathéter qui est un tube fin en plastique qui servira à introduire directement l’embryon dans l’utérus.
Ce cathéter est maintenu à 37° dans un thermos pendant les quelques minutes qui précèdent son introduction dans l’utérus.
Le chirurgien met ensuite à sa place l’embryon au cours d’un simple examen gynécologique indolore et la future maman n’a plus qu’à attendre la suite des évènements pour savoir si elle est vraiment enceinte.
Si l’embryon se nidifie dans la paroi de l’utérus 7 jours après la fécondation, la partie est jouée ; sauf accident de parcours la grossesse se poursuivra normalement.

Fig. 7. Les premières divisions cellulaires (2ème division, 4 cellules).
ANNEXE
Les bébés-éprouvettes – Montage de Monsieur Sire
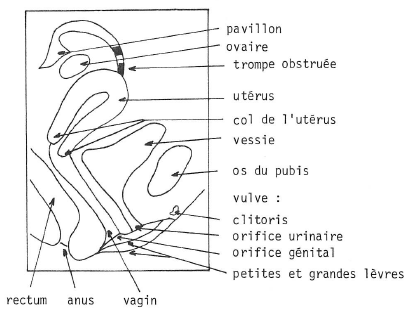
L’appareil génital féminin avec une trompe obstruée
-
DANS L’ABDOMEN DE LA FUTURE MÈRE
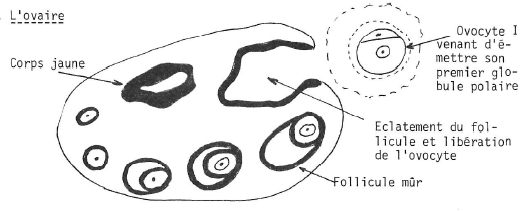
Chronologie du développement de l’ovocyte entouré de son follicule.
. Prélèvement de l’ovocyte I à l’aide d’une seringue.
-
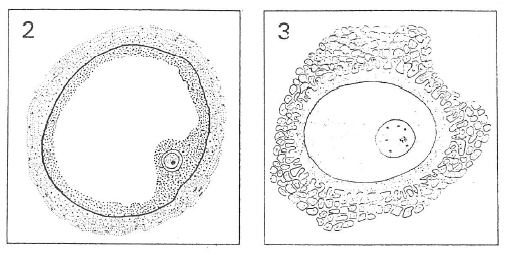
DANS L’ÉPROUVETTE – IN VITRO :
L’ovocyte poursuit sa maturation et au stade 1 émet un premier globule polaire ce qui amène le nombre 2n des chromosomes (46) à n (23).
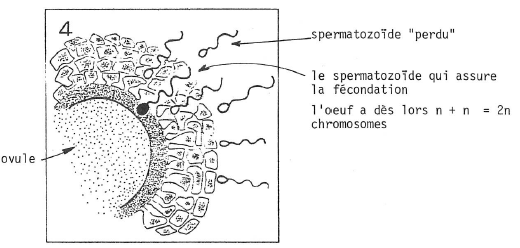
Le sperme est introduit dans l’éprouvette ; l’ovocyte étant un second globule polaire et la fécondation de l’ovule, par un spermatozoïde, a lieu : l’ovule est devenu œuf. Dès la fécondation par un premier spermatozoïde, l’ovule devient imperméable aux spermatozoïdes excédentaires.
-
RETOUR A L’ABDOMEN DE LA FUTURE MÈRE :
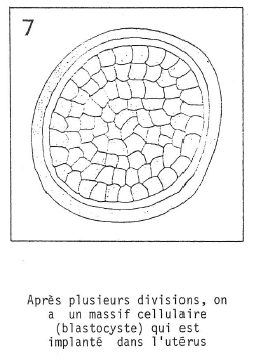
L’œuf récupéré après plusieurs divisions est introduit dans l’utérus, où, par divisions successives, il poursuit son développement.
Transfert dans l’utérus au bout du 5ème jour. Les divisions se succèdent (stade blastocyste) ; puis, le 7e, le 8e jour, le blastocyste s’implante dans la paroi utérine.
Découvrez + de 1100 textes des conférences du CDI sur le site du CDI de Garches
Vos commentaires et vos conseils contribuent à l’amélioration de nos parutions.
Vous disposez de l’espace « COMMENTAIRES » ci-dessous pour les exprimer.
Merci et à bientôt pour votre prochaine visite.

Laisser un commentaire